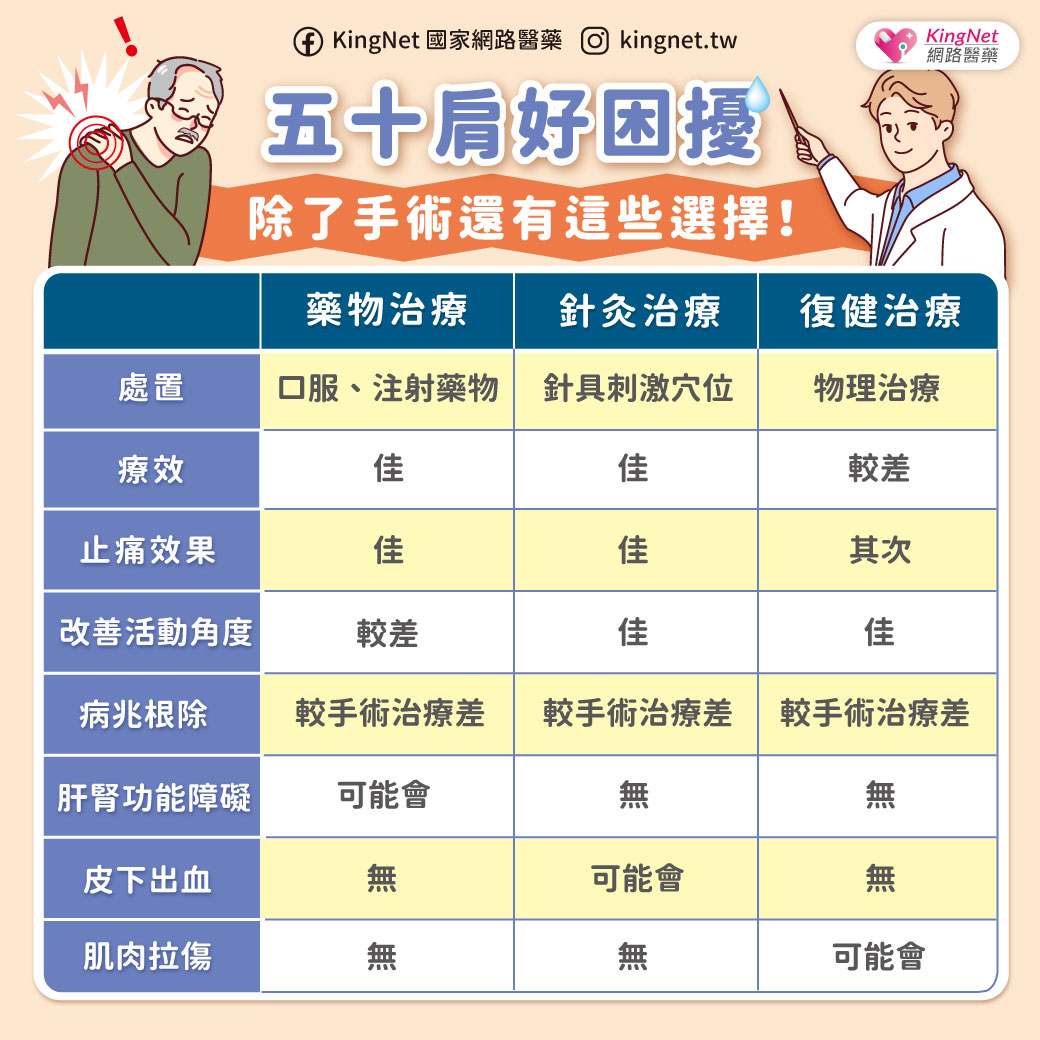
全身性紅斑狼瘡( SLE )
全身性紅斑狼瘡好發於生育期的婦女,其盛行率約1/ 500到1/1000,是屬於結締組織疾病的一種。其致病的原因還不明確,但是與患者的基因、環境和性賀爾蒙等皆有相關。臨床上80%的患者會在皮膚表面出現紅斑(malar rash)、或是盤狀的病灶、甚至禿髮。同時對光線產生敏感(photosensitivity)。90%的患者會有關節痛合併關節炎的症狀。50%的患者會引發腎炎或是神經系統方面的症狀。在實驗診斷方面,於90%患者的體內可以測出抗核抗體的上升(antinuclear antibodies),其中又以anti-dsDNA為多數(又可被細分為anti-RPN、anti-SM、anti-SSA(Ro)、和anti-SSB(La)等)。此外在30-60%的患者體內也可同時被測出含有抗組織蛋白抗體(antihistone)的存在,尤其是在屬於因藥物引發的全身性紅斑狼瘡的患者,更可高達90%的偵測率。因此對於這方面的診斷有很大的助益。一般患者須符合以下至少四個臨床的表徵才會被認為患有全身性紅斑狼瘡:
1.面頰紅疹(malar rash)形蝴蝶狀
2.盤狀紅疹(discoid rash)
3.對光敏感(photosensitivity)
4.口腔潰瘍
5.關節炎,出現在至少兩處的末稍關節
6.漿膜炎(serosities),可以肋膜炎或是心包膜炎
7.腎炎或腎功能異常(尿蛋白> 0.5 g/ day)
8.神經系統異常,癲癇或是精神病
9.血液異常:有溶血性貧血、低白血球( < 4000/ ㎜)、低淋巴球( < 1500/ ㎜)、或是低血小板
10.免疫系統異常
11.抗核抗體的異常上升
過去的觀念認為懷孕會使紅斑性狼瘡惡化,但是近年來的研究發現,主導懷孕期間病情的發展是以受孕時紅斑性狼瘡的活躍性為首要因素。如對於紅斑性狼瘡已緩解的患者而言,在懷孕期間僅有約25%會惡化。但是對處於活躍期的紅斑性狼瘡的患者而言,此時受孕會有1/3的人其病情會惡化。若因而造成死亡,主要的原因大多是因為引發肺部出血或是狼瘡性肺炎。幸好大部份處於活躍期的紅斑性狼瘡的患者,在懷孕結束後病情都會好轉。不過醫師通常都會建議處於活躍期的患者暫時不要受孕,最理想的時機是在病況平穩後的5到7個月再行計劃懷孕。所以只要患者的病情能夠得以緩解和掌控,往後受孕的機會仍然很大。
紅斑性狼瘡的患者不論是在發病前或是發病期間,其受孕的機率與一般人一樣。不過在病情較為嚴重者,或是在接受密集治療的患者,其受孕的能力難免會下降。例如正在長期服用類固醇者,或是有合併腎功能不足在接受治療者,或是正在接受細胞毒劑治療的患者,這些婦女通常會出現不排卵或是卵巢功能衰竭的現象。所以在病情比較複雜的期間,其受孕的機率勢必受到某些程度上的影響。
隨著醫療的進步,胎兒的存活率也有顯著的改善。從早期50%的流產率、35%的死產率、和25%的早產率,已分別下降到18%、13%、和20%。此外,胎兒成長遲滯和妊娠高血壓也都受到有效的控制和改善。研究顯示,如果可以將母體血清中的肌氨酸( Creatine)濃度控制在小於130 µ mole/ L,肌氨酸肝的排除率( CCr )大於50 ml/ min,及蛋白尿小於3 gm/ day,病情就屬於穩定型,妊娠的預後良好。但是,如果患者的血清中測出抗磷脂質抗體( Anti-phospholipid antibody / APA)的存在,在沒有治療的情況下,其活產率不及一成。因為在一連串的機制下,血管內皮細胞對抗血小板的合成會受到抑制而引發血栓症。這與高比例的妊娠失敗有著密不可分的關係,因為這些妊娠失敗的案例都出現蛻膜血管病變和胎盤梗塞的現象。
目前可以用酵素免疫法測得患者血液中自體免疫抗體的變化。研究報告指出,利用酵素免疫法可以有效的預測紅斑性狼瘡的懷孕婦女是否會發生胎兒窘迫或是胎死腹中,以及血管內血栓和血小板過低等合併症。因此在嘗試使用藥物來降低APA活性的同時,可以追蹤這類的免疫抗體在血中的濃度,用以預測治療的效果。
母體的自體免疫抗體一旦經由胎盤進入胎兒的血液?環中,就會引發新生兒狼瘡症候群。這會造成胎兒在血液、心臟、和皮膚方面的異常。在血液方面可能會出現血小板或白血球過低症,以及溶血性貧血。不過這些都是屬於暫時性的,一般會在6至12個月內消失。在皮膚方面的表徵,是在胎兒出生時,以出現環狀或是盤狀的紅疹為主(亞急性表皮紅斑狼瘡)。多數的皮膚症狀也一樣會在6至12個月內痊癒,但是在這期間大約有25%的個案會對光線敏感。
新生兒狼瘡症候群以表現在心臟最為嚴重(約50%),患者會出現心房心室完全阻斷,甚至有可能會形成永久性的傷害。有半數的案例會需要永久的裝置節律器(pacemaker)。如果同時合併心肌病變的話,存活的機率就不大。幸好發生這些合併症的機率並不高,因為產下新生兒狼瘡症候群的機率僅約1/60,而在這之間出現先天性心房心室完全阻斷的機率是約為2萬分之一。再者,大部份的異常皆可以在孕期20至24週之間藉由超音波的檢查診斷出來,可作及早的相關處置。
醫學的進步使以往令人聞之色變、和讓婦產科醫師怯步的疾病,有了完全不同的新面貌。過去認為不宜懷孕的紅斑性狼瘡的婦女,也採取比較正面和積極的作法。這包括孕前的評估、懷孕期的治療、和產後的追蹤。孕前的評估以現階疾病的活躍性、器官受損害的程度、和特殊病症的表現為主。這是需要一系列詳盡的臨床檢查。在懷孕期間,因為出現妊娠合併症的比例相當高,如妊娠高血壓、胎兒成長遲滯、和早產等。所以部份的患者在懷孕期間都會接受類固醇,或是非類固醇的抗炎藥劑(如阿斯匹靈)的治療。一般而言,會傷及胎兒的藥物都會避免使用,如細胞毒劑或是抗瘧疾的藥物等。
目前比較新的研究顯示,採用密集的胎兒監視方式,像是利用超音波來觀察胎兒臍動脈血流波型、中腦動脈血流波型,和自28週起作非壓力式測試(NST),而屏棄了非必要的藥物療法也可以達到良好的效果。一旦進入了產程,如果沒有特殊的合併症,陰道分娩還是值得鼓勵的。只不過多數的患者最終還是以剖腹產作為收場,主要是因為出現胎兒窘迫的比例較高。
產後的哺餵母乳也是值得鼓勵的,除了避免使用毒性較高的藥物以外,定期的追蹤也很重要。大部份的紅斑性狼瘡的患者在生產後病況都會好轉。只要全力的與醫師配合,相信良好的預後是可以期待的。