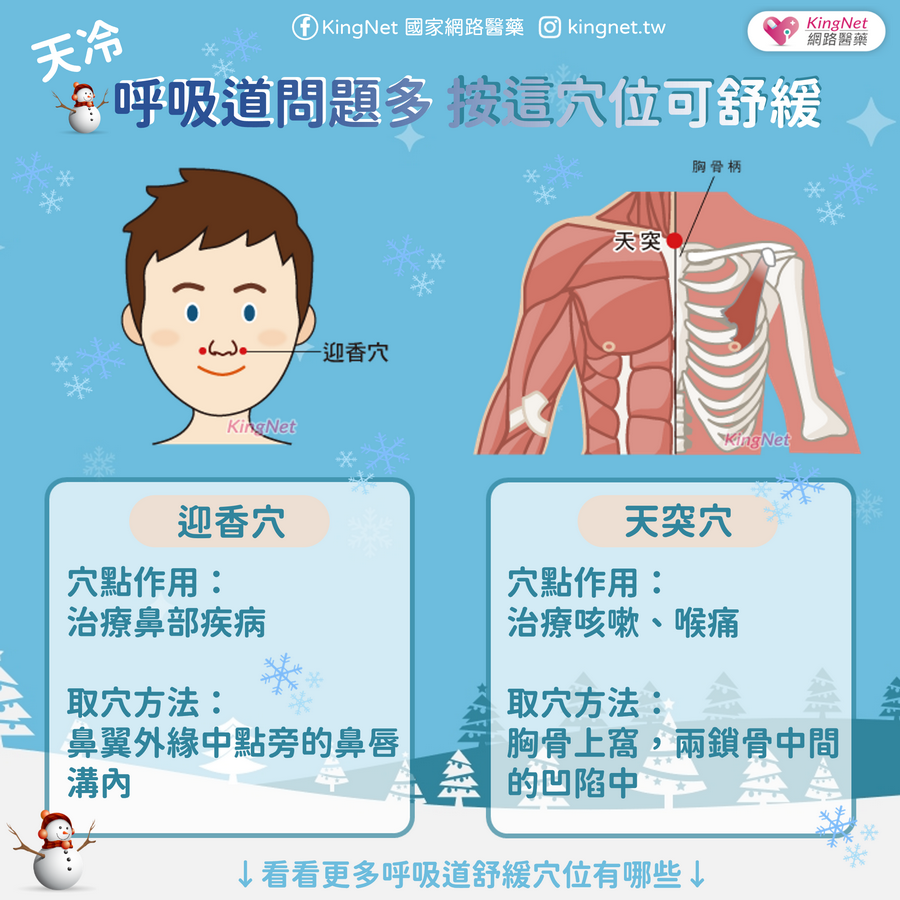
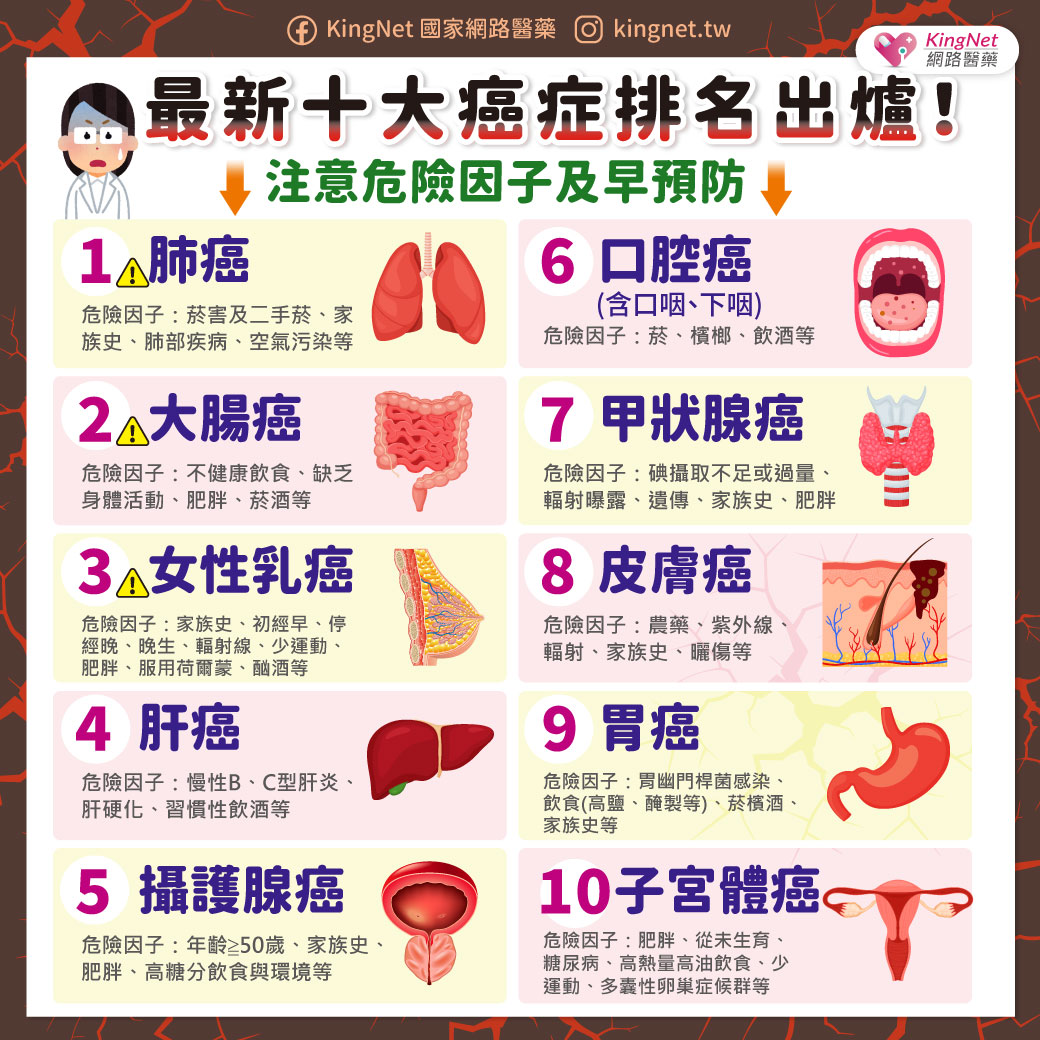
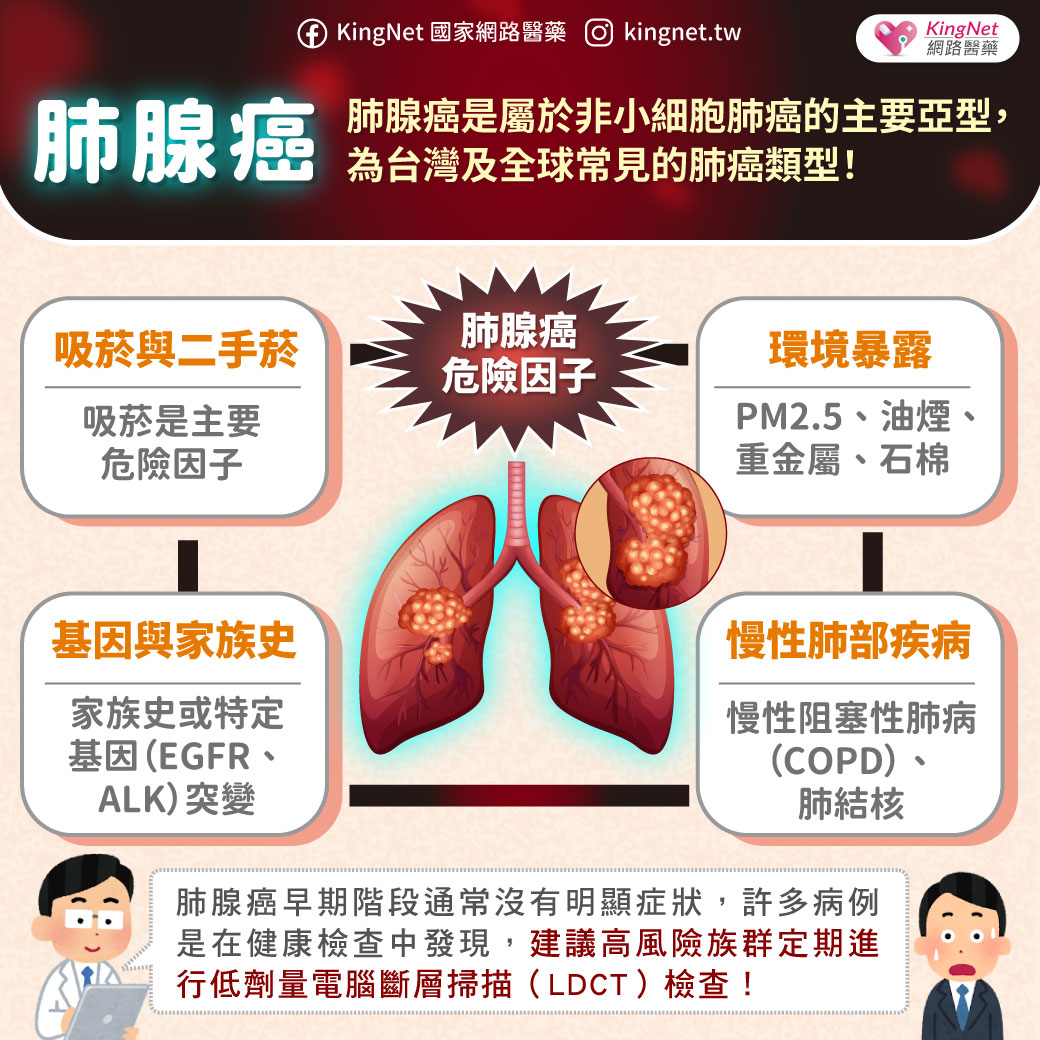
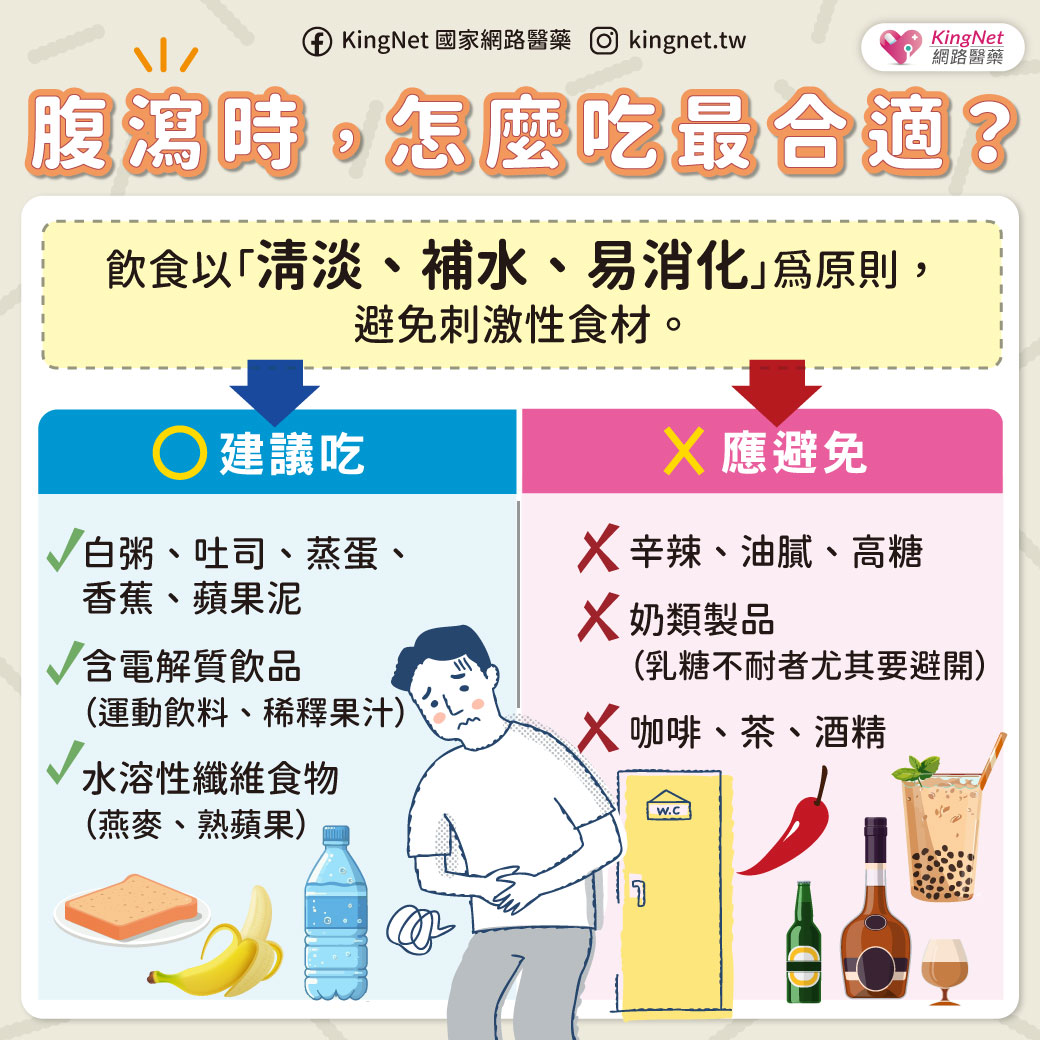
前言
基本上,「胰臟癌」本身在臨床上是預後很差的消化道癌瘤。雖然,近年來針對胰臟癌的影像學診斷技術以及分子生物學檢測已有長足的進步,但對胰臟癌的早期診斷目標尚有一大差距。根據流行病學探討,85%胰臟癌罹患者在就診時,已處於中晚期階段,而在過去的三十年中,胰臟癌的手術切除率(30%左右)及五年存活率(5∼10%)並無很大顯著的改善。因此,中晚期胰臟癌的診治是非常重要的,而如何提升胰臟癌的早期診斷,並加強治療以及改善預後更是重要的公共衛生課題。
胰臟癌早期診斷的盲點
無可厚非,任何「癌瘤」能在早期發現是獲得最好治療效果的主因,在臨床上早期胰臟癌手術切除率為90∼100%,其五年存活率亦可達70∼100%;反之,進行期胰臟癌治療效果卻有很大的差距。近年來,雖然各種影像檢查技術突飛猛進,但對胰臟癌而言,早期診斷率卻仍處於很低的比率;除了胰臟癌本身早期轉移的特點之外,一般民眾本身缺乏應有的醫學常識以及警惕,也是導致胰臟癌高死亡率的原因。根據流行病學探討,約有半數以上的胰臟癌罹患者被誤診為「胃腸」或「肝膽」疾病,其誤診時間約在3∼6個月之間;而當其在確診時,絕大多數的罹患者已失去根治的機會。此外,對於初診疑似胰臟癌的病患而言,醫師亦應意識到需排除「胰臟癌」存在的可能性,以便能給與再進一步相關檢查,由此降低胰臟癌的誤診率也是很重要的。
因此,「胰臟癌」難以在早期被發現主要是來自於「醫師」及「罹患者」兩者的因素。首先,醫師應努力使已到醫院就診的罹患者不被誤診,甚至能及早確診胰臟癌的可能性診斷;其中對40歲以上,因腹痛、黃疸、上腹部不適、消化不良、體重下降、噁心、嘔吐以及突發糖尿病的個體,在排除其他疾病後,就應高度懷疑「胰臟癌」的診斷。在臨床上,「胰臟癌」最常見被誤診為「慢性胃炎」的疾病。因此,對年齡40歲以上者,而主訴有長期間歇性「上腹部非特異性症狀」者,亦應進一步仔細篩檢,以便早期診斷及時治療。此外,某些病患更不要以為症狀輕微而不讓醫師診治,如此也就失去早期發現胰臟癌的黃金時機了。
罹患胰臟癌高危險人口群的認知
根據流行病學的統計,胰臟癌存在於某些高危險人口群中,因此在臨床上若能對這些高危險群個體定期施行篩檢,必然能夠早期發現「胰臟癌」的蛛絲馬跡。在臨床上,胰臟癌高危險人口群包括有下述幾個情況:一、胰臟癌家族史者;二、年齡大於40歲,而經常主訴上腹部有非特異性上腹部不適感者;三、突發性糖尿病罹患(年齡60歲以上),並缺乏家族史者(40%胰臟癌罹患者伴隨有糖尿病);四、慢性胰臟炎罹患者(慢性胰臟炎也是一種癌前病變);五、長期慢性家族性胰臟炎或慢性鈣化性胰臟炎罹患者;六、罹患導管內乳頭狀黏液瘤(也是一種癌前病變)者;七、罹患家族性腺瘤息肉罹患者;八、曾接受過胃全切除者(尤其術後15年以上者);九、吸菸及酗酒;十、長期處於有害化學物質環境中的工作人員。
胰臟癌的早期篩檢
在臨床上被懷疑胰臟癌的個體以及罹患胰臟癌的高危險人口群,應給與定期的影像篩檢,其中包括有腹部超音波掃描檢查(缺點為常被腸腔內的氣體或腹腔內脂肪組織干擾胰臟影像)、電腦斷層掃描檢查(較優於腹部超音波掃描檢查,其胰臟癌的發現率為80%)、核磁共振造影檢查以及血清癌瘤標記檢查,倘若能配合上述多重篩檢也必然會提高胰臟癌確診的陽性率,更有助於胰臟癌的早期診斷。此外,某些較具侵襲性的檢查如逆行性內視鏡膽道及胰臟攝影檢查(ERCP,其對於胰臟癌診斷的敏惑性及特異性在90%上下),不僅可以明顯觀看出膽囊及膽道系統以及胰臟本身及胰管的病變之外,更可利用在ERCP檢查中,收集胰液、刷取脫落細胞進行細胞學檢查(但敏惑性僅有30∼40%)、癌基因突變以及癌瘤標記檢查,這也是近年來胰臟癌能在早期診斷的一項重大突破。再者,某些醫學研究中心更能進行血清「K-ras基因突變」的檢測,由於其具有快速、準確、可重復性等優點,可用於胰臟癌高危險人口群的篩選,希望藉由此種檢測能為胰臟癌的早期診斷開闢一個新的願景。另外,許多新的影像學檢查已逐漸開始應用於胰臟癌的早期診斷,其中包括有胰管鏡、胰管內視鏡超音波掃描(敏惑性大於90%,可偵測直徑小於二公分的胰臟腫瘤)、螺旋電腦斷層掃描檢查(較優於一般電腦斷層掃描檢查,可在顯影劑注射後更加顯現出異常陰影)以及PET等,希望由此能夠發現更小的早期胰臟癌。
手術治療現況
雖然,目前在臨床上胰臟癌的手術切除率僅為20∼30%,術後五年存活率則為5∼10%,但能長期存活著者都是那些曾接受手術切除的個案。近十年來,在某些醫療研究中心,使用whipple手術來醫治胰臟癌,其死亡率已小於3∼5%以下;因此胰臟癌在能接受手術治療的情況下,亦不要放棄爭取手術切除的機會。
關於手術方式的選擇,多數臨床經歷顯示無論縮小的胰十二指腸切除術﹝如保留幽門的whipple手術﹞或擴大的胰十二指腸切除術﹝合併血管切除重建、廣泛腹膜後淋巴結切除以及軟組織切除或全胰切除﹞,並未能改善胰臟癌罹患者的長期存活率,因此目前主張合理的胰臟癌根治術,即選擇良好手術適應個案,才能擁有良好手術後生存品質。至於其他姑息性胰十二指腸切除術而言,其術後一年存活率高於姑息性雙旁路手術,其手術後併發症及死亡率並未增加,反而住院時間增長,因此姑息性手術切除並不建議成為常規的手術治療步驟。
此外,有為數不少的外科醫師主張採用膽管空腸RouxY吻合術來解除胰臟癌所併生的膽道阻塞合併症,同時給與胃空腸吻合,以解除或預防十二指腸阻塞的後遺症。事實上,過去對胰管阻塞所造成的腹痛以及胰臟內外分泌功能障礙常束手無策甚至被忽視,但近年來,有些外科醫師對部分合併胰管阻塞的胰臟癌罹患者,給與施行膽腸、胃腸吻合,再進一步施行胰管空腸吻合,便可以解除胰管高壓所衍生的疼痛,胰臟外分泌功能不足也能有所改善。
隨著內視鏡技術以及微創外科的發達,有些外科醫師利用內視鏡來安置膽道內支架、胰管內支架或腸道內支架再加上腹腔鏡膽腸吻合、胃腸吻合等手術方法,來解決胰臟癌罹患者的持續不退的黃疸以及十二指腸阻塞的合併症,其優點是創傷小、病情恢復快、住院時間短,也可作為剖腹姑息手術的替代療法。
化學療法現況
事實上,化學療法在胰臟癌的治療上並不十分令人滿意,根據資料顯示罹患者在接受化學療法後,其平均存活期僅在兩年左右。在臨床上,常用於消化道腫瘤的藥物亦可使用於胰臟癌,其中包括有5-Fu、mitomycine及ADM。
在臨床上,以5-Fu為基礎的聯合化學療法雖然在臨床上得到廣泛應用,但對胰臟癌的療效仍有爭論。此外,給藥途徑則以局部動脈灌注優於全身化學療法,不僅可以提高藥物在癌瘤組織中的濃度,而且可減少化學藥物的副作用,在臨床上可緩解疼痛,並降低肝臟轉移的發生率。
放射療法現況
基本上,放射療法在胰臟癌治療上也不十分令人滿意的,其合併化學療法亦僅能使存活期平均延長2∼4個月,但由於兩者所衍生的副作用反而影響罹患者的生活品質。理論上,單純放射治療可以改善病患的臨床症狀,特別是腹痛以及後背痛,但對延長晚期胰臟癌病患的生存期是有限的。目前,多主張放射療法、化學療法以及手術切除聯合進行來提高療效。化學療法中的藥物如5-Fu具有放射增敏作用,而放射療法本身又能改變「血胰屏障」,則對化學療法藥物的通透力有加強作用,由此來增加化學療效。
此外,手術前給放射治療可縮小癌瘤體積,有利於手術的切除;而也有某些醫院採取「術中放射療法」做為胰臟癌治療常規步驟,即在術中給與放射輻射治療,不但癌瘤照射劑量以及照射範圍易於控制,更有利於保護鄰近器官。因此,術中放射療法可降低癌瘤局部復發率以及延長病患的存活期。根據臨床經驗,若將術中放射療法與術後放射療法互相搭配,更能延長病患存活期。
此外,亦可採用「三維適體放射治療」,此種療法比常規平面放射治療先進,也是放射治療的主流方法。首先會以電腦斷層掃描得到斷層影像來進行分析,而特殊的程式會將腫瘤的形狀以三維空間的形態表現出來,如此便可更準確地評估電療範圍,使高劑量區分布的形狀在三維方向上與靶區的形狀一致,可以增加癌瘤照射劑量,縮短療程,減少或避免周圍正常組織接受不必要的輻射照射。
物理治療現況
『物理治療」能提供日後癌瘤手術切除後的復健工作,但要特別小心的是,由於胰臟在解剖及生理上的特殊,一些物理療法如冷凍、射頻、微波或許有可能會併發出血、胰臟炎、腸道?們的後遺症。近年來,由於設備以及技術的進步,上述物理治療已有所改進,對某些中晚期胰臟癌的術後康復亦有所裨益。
生物治療現況
由於現有治療胰臟癌的方法對胰臟癌的預後沒有很大的助力,因此有些醫療學者希望能使用「生物治療」方法來改善胰臟癌罹患者的存活率。但由於胰臟癌發生本身是多重基因及多重因素的參與,再加上罹患者免疫功能有所缺陷,使得生物療法出現很多的阻力;事實上,在臨床上所施行的基因治療、免疫治療以及內分泌治療都處於實驗研究階段,僅有少部分進入人體臨床試驗,但無論如何或許生物療法在將來亦有其不可抹滅的價值存在。
結語及未來展望
雖然近年來,「胰臟癌」的治療成效有所進步,但與其他癌瘤相較之下,胰臟癌仍然是最難早期發現、惡性最高以及預後最差的癌瘤。目前來說,手術輔以放射療法、化學療法等綜合療法是胰臟癌的常規治療步驟;對於那些可行根除性的病患而言,則要考慮手術後生活品質,以減少術後復發以及癌細胞的轉移;對於無法切除以及復發的罹患者而言,亦不要放棄姑息性的治療,因其亦可增加罹患者的存活期以及提高生活品質;但最重要的是,對於胰臟癌高危險群人口群能給與早期篩檢,而能早期發現並及時治療。因此,提高胰臟癌的警惕性更是當務之急,其中合理選擇輔助檢查,加強臨床作業、影像檢查以及病理診斷,能進一步提升胰臟癌的早期診斷率。最後,我們期望隨著影像學技術的發展以及分子生物學的進步,在不久的將來胰臟癌的早期診斷或中晚期胰臟癌治療的預後必然會有所斬獲。
本文著作權歸 譚健民醫師所有
作者簡介:
宏恩醫院家庭醫學科主任
中心診所醫院家醫科主任
中華民國旅行業經理人協會首席醫療顧問
三商美邦人壽北區部 首席醫療顧問
KingNet國家網路醫院線上諮詢醫師
家庭醫學科(著重於臨床預防保健規劃工作)
旅遊醫學科(旅遊前的健康規劃)
老年醫學科(成年人慢性病的診治)
肝膽胃腸科(肝膽胃腸疾病如肝炎、肝硬化、消化性潰瘍)
保險醫學科(協同壽險從業員提供壽險客戶實質的家庭醫師服務的觀念)
譚健民醫師(醫療服務網棧 www.98.to/tamkm)