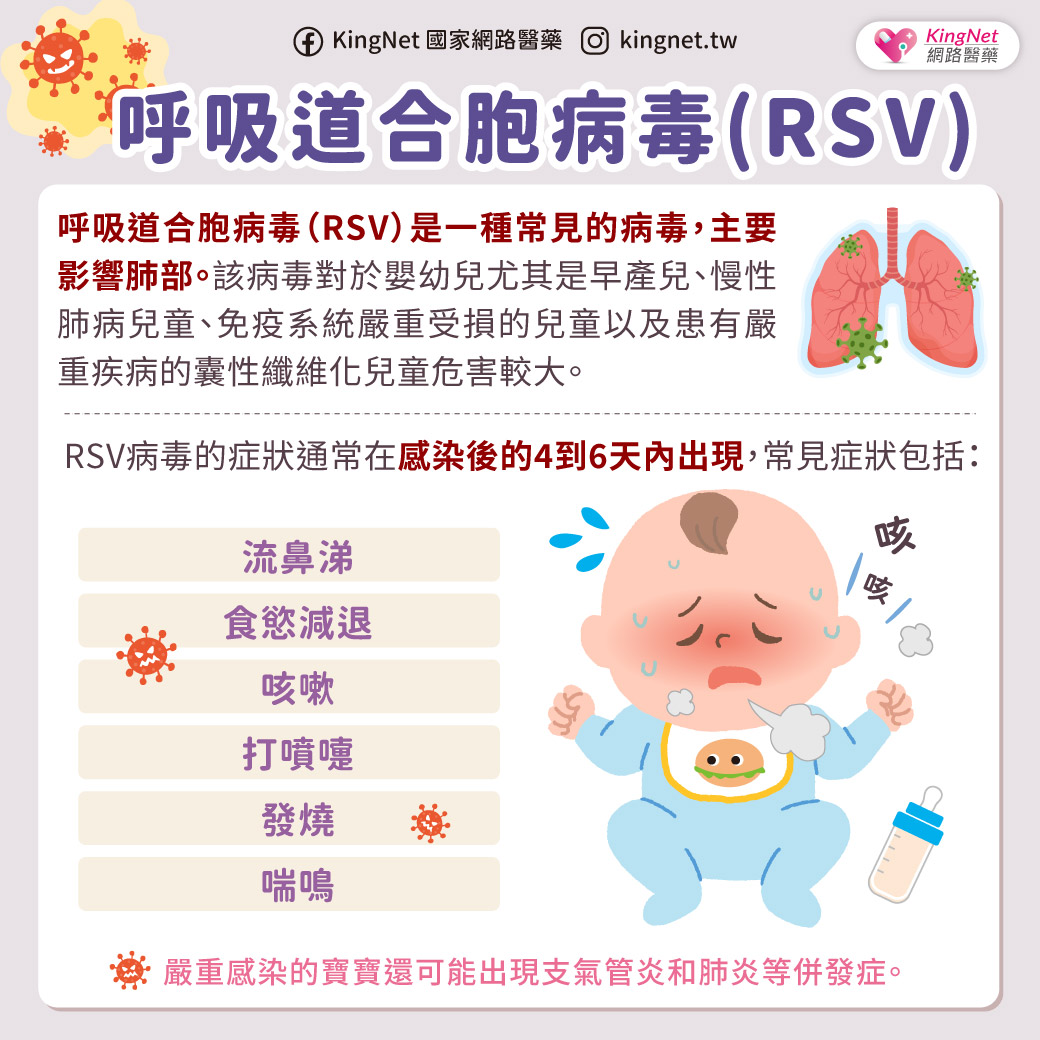
搔癢性大腸症候群!!看著坐在診療桌前的二十來歲的年輕男性,打從心裡問著,他說得到底是什麼病?怎麼沒注意過。搔癢症?
「這陣子常常拉肚子,一吃東西就跑廁所,拉到最後都變水便。……」
什麼是腸道激躁症?其症狀是常常漲氣、噁心,有時腹絞痛,又交替著腹瀉或便秘,又查不出個所以然,它就是是屬於功能性胃腸疾病的一種。功能性胃腸疾病又是什麼,是指一群會反覆發作,卻無法以解剖、結構病變和生化檢查異常來解釋的胃腸症。這類疾病還包括了一大堆目前未完全了解的疾病,所以有人戲稱這是腸胃疾病的垃圾筒,還不清楚的病都歸屬它。這種說法雖有點過分,但也說出了其中些味道。
目前食道疾病:反芻症候群功能性、胸痛、功能性心灼熱感、功能性吞嚥困難,胃十二指腸疾病的功能性消化不良、吞氣症,大小腸疾病:腸道激躁症、功能性腹部脹氣、功能性便秘、功能性腹瀉,以及膽囊功能失調、歐狄氏括約肌功能失調、功能性肛門失禁、功能性肛門直腸疼痛都在這範疇裡。要強調是,雖然這些疾病是功能性問題,可是近年來對它們的認識,也逐日在增加中,治療也有長足進展,腸道激躁症就是佳例。
流行病學上腸道激躁症(irritable bowel syndrome;IBS),是一種很常見的腸道功能性障礙。在西方國家其人口發生率10∼20%,以女性為多,約佔70%。或許女性真的比較容易有這種疾病,也可能是求醫行為不同所致,舉例來說在印度男性比女性更常去看病,得腸道激躁症的男女比就不明顯。曾有學者估計它是僅次普通感冒,最常見的請假原因,歐美曾有統計,有腸道激躁症的人請假日數大約是平常人的三倍。腸道激躁症的病人也較常就醫,在美國每年約略花費八億美元以上,怎叫人不注意!
這疾病病人腸道的構造是正常的,但蠕動功能則失常,因而出現了幾種不同症狀的組合,主要有三種不同的形態:以腹瀉為主、便秘為主,或兩者交替出現者。臨床上常有腹痛(尤其下腹部)、腹部不適,伴隨排便異常、排便習慣改變。症狀開始出現於年輕成人時候,然後漸漸變成一個終身的煩惱。除了腹瀉、便秘外,病人常也會有腹脹感,排便後症狀通常會改善,所以患者常常在找洗手間,症狀常反復發作,持續很久,嚴重影響到生活品質,更造成不少醫療與個人資源的損失。例如UCLA曾經由3000張問卷的調查,發現腸道激躁症導致病人,生活質量不良,40%無法忍受腹部痛苦,65%陳述每日行程計劃都得根據洗手間使用的方便性與否來歸劃。
至於腸道激躁症的致病原因,未全明白。多年來一直認為是這功能障礙的毛病,與心理問題有相當密切關連性,只要處理精神問題,腸躁症就有可能會好。不過近來,一些檢測結果,更了解了腸道激躁症,它還是有許多異常特點。利用一些儀器可以發現腸道蠕動增快、胃結腸反射增強、臟器敏感度也上升,大腦和腸道間交互作用也不對。而且腸胃道上的神經細胞、肌肉細胞對化學或物理性的刺激,反應的閥值都發生改變,導致了症狀發生。目前所知相關的物質有substance、 Pcalcitonin gene-related peptide (CGRP)、Serotonin, cholecystokinin (CCK), neurokinins等。還有一些理論是最可能的病因,包括食物過敏、大腸蠕動異常、腸道感染造成的後遺症;這是由於腸黏膜遭到破壞而導致腹瀉。
診斷上目前主要是依據症狀,並排除其他的可能來下的。1999年11月,第七屆歐洲聯合消化醫學週在羅馬召開,世界各國專家在會中訂定出IBS的診斷準則,就是所謂的RomeII準則,現在己為廣為採用。可是要注意的是,在美國的研究有58%的醫生直覺認為診斷腸道激躁症很容易,但卻有超過八成的醫生不使用診斷準則,甚至不少醫師還認為腸躁症還是只是個身心症而已,這是醫界必須自我檢討之處,加強自我教育才行。
羅馬診斷準則中,其中二至三項排便習慣的改變,就需要考慮是腸道激躁症。腸道激躁症又可分幾個亞型,如胃結腸反射較強的人進食後,大腸蠕動增快而有便意,腸道荷爾蒙分泌異常、消化道平滑肌蠕動快、屬於大腸痙攣腹瀉型。反之則以便秘型表現。還有一亞型以腹瀉、便秘交替出現。
不過診斷上還是有幾點必要注意。因為其他疾病也有可能出現類似的症狀,據研究,被診斷為腸道激躁症的病患,大約有3∼5%的人罹患其他疾病,不能不注意。因此假使年齡較大,50歲以後才初次發作,症狀慢卻漸漸惡化,會因身體不舒服在半夜醒來,有其他特殊症狀,例如發燒、體重減輕、血便等等、有大腸癌家族史、身體檢查有異常時,就得考慮其它疾病。因此在下腸道激躁症診斷前必須做一些檢查,包含血液、生化、糞便、乙狀結腸鏡等。其它檢查則需依患者情況來選擇,例如小腸攝影、大腸鏡。
IBS的診斷準則(Rome II)
一、過去12個月內有12星期或以上的腹部不適或疼痛的症狀(連續或再發),且合併有下列三種情況的兩種:(1)排便後症狀改善、(2)排便次數改變、(3)大便軟硬改變。
二、一種或以上的下列症狀,而至少有25%的發生次數或日數:(1)排便次數改變(大於一天三次或少於一星期三次)、(2)大便形態改變(硬、塊狀或水、稀狀)、(3)排便情況改變(須用力、有急迫感、裡急後重)、(4)有黏液排出、(5)腹脹或腹脹感。
不過就是因為腸道激躁症的病因未完全清楚,所以治療上還沒有絕對有效的法子。也由於每一個病人的症狀不盡相同,差異亦大,所以臨床經驗相當重要。依不一樣選擇不同方式來治療。
此外雖說逐漸知道腸道激躁症可能是生理病變造成的,然而心理層面的影響卻不可忽略。生活焦慮、壓力大、緊張時都會使得症狀惡化。因此生活態度的教育在治療腸道激躁症,也有它的角色。要了解患者所在意的是什麼,認識症狀產生的原因,患者必須參與他們自己的治療計畫,記錄症狀與飲食狀況,想辦法查覺使症狀加重的因素。許多精神治療多少可改善症狀,例如認知行為治療,人際溝通,鬆弛訓練等,甚至包括了一些肌肉鬆弛法、催眠、生物回饋法等。
精神方面的藥物也是對付腸道激躁症的必要工具。以往經驗得知安慰劑亦有40∼80%的治療效果。一些三環抗憂鬱劑會有幫忙,它除了鎮靜作用,也會選擇性抑制的腸道神經傳導物質的作用,對某些病人有明顯療效。抗憂鬱劑與抗焦慮劑也可改善鬱悶狀況,只要使用比對精神患者的小劑量,即可減輕腸道激躁症的不適。
其它治療腸道激躁症藥物,主要是採取改善症狀的療法,針對腹瀉或便秘來給藥,如抗痙攣劑、止瀉劑、安神劑、肌肉鬆弛劑、及高纖劑、通便劑。需留意是,沒有用一種藥可改善所有腸道激躁症的不同症狀,(甚至是相反的,如腹瀉與便秘),需因時、因人、因症狀來調整。所以不要老是懷疑醫生笨,沒把病灶找出來,藥物療效評估本來就不容易,加上症狀輕重日日不同,這是治療上必須了解的。
不過可喜的是,對特定亞型的腸道激躁症有了新了治療契機。已知腸道上的嗜鉻細胞經刺激後會釋放5-HT(5-hydroxy tryptamine,serotonin),而5-HT在腸道激躁症的發生扮演相當重要的地位。5-HT至少有14種以上的受體,在人類以5HT1, 5HT3,和5HT4較為了解,(新發現的5,6,7接受體則缺乏明顯的生理病理功能)。5HT1受體與胃的調應相關,5HT3與傳送,腸道緊張性,敏感性與分泌相關,有控制平滑肌收縮功能。5HT4則和胃部調適,運送相關。若有藥物作用在這些受體,就得以來改善腸道激躁症的症狀。的確臨床研究結果,也獲得了些進展。Sumatriptan與buspirone是作用於5HT1藥物,可減少胃竇部蠕動,使人容易達到飽足。以5-HT3接受體阻斷劑來阻斷5-HT3接受體後,可以改善病人對腹瀉、急迫感、排便次數的症狀,對腹瀉型的腸道激躁症特別有用。這類藥物以Alosetron為代表。另有一種5-HT4接受體拮抗劑tegaserod(商品名Zelmac)及Prucalopride,則可促進胃排空、大小腸蠕動以及排空時間,從而對便秘型為主的病人,有改善腸蠕動及排便的功用。
可惜這些藥物大都還在做臨床試驗,僅少數通過審核上市。而Alosetron HCl(商品名Lotronex)為5-HT3接受體拮抗劑 ,本適用腹瀉型的女性病人,可改善腹痛、不適、急迫感、排便次數、及大便硬度,其療效確比mebeverine或安慰劑來得有效,國內也進行人體試驗中。不過自2000年二月九日上市後,在美國出現一些嚴重副作用的病例,包括嚴重便秘及腸道缺血,腸道阻塞及腸道破裂等。值得特別注意的是,確定有數例致死報告。因此美國食品藥物管理局提出警告,須小心使用。葛蘭素威康大藥廠則在十一月底主動宣佈從市場撤回這藥物,使得對腸道激躁症的藥物治療受到挫折。不過安全的藥物才是我們所希望的,它日應當會有較安全有效的藥物出現。
最後想說的是,腸道激躁症的確是一種十分困擾人的疾病,說是病不足以致命,也不會轉變成癌症,但它卻會造成生活或工作上無盡的困擾,這類功能性疾病的病因未全明白,使得治療上未能絕對有效。但相隨著醫療科技的進步,這些面紗將一層層的揭開,只是現在的病患要耐心等待,在現有的醫療工具求得最佳的療效,才能擺脫腸道激躁症的糾纏,否則愈煩惱,腸道激躁症是黏的更緊。