致病機轉
小腸腫瘤形成的明確原因尚不太清楚,但與某些致癌物、個體本身免疫力、小腸腺瘤的癌前病變﹝尤其是絨毛狀腺瘤﹞皆與小腸腫瘤的形成有著密切的關係。此外,小腸腫瘤的發生亦伴隨著其他遺傳性疾病如家族性多發性息肉症﹝P-J症候群、Peutz-Jeghers syndrome﹞或自體免疫疾病的Crohn疾病有關。
在臨床上,小腸腫瘤發病率偏低的主要的原因,包括有小腸腔內屬於鹼性環境,並不利於腫瘤的生長;胚胎性組織較少存在於小腸道中,因此小腸黏膜較不易發生癌病變;再者,小腸內容物是半流體狀的乳糜,可稀釋某些致癌物;而小腸本身蠕動較快,某些致癌物的排空也較為迅速,致使其與小腸黏膜接觸的時間較短,其導致癌病變的機會也較不易;此外,小腸黏膜內含有高濃度的benzyl peroxidase﹝因其中Benzopyrene,C20H12,一種苯并芘羥化物,呈黃色結晶樣芳香族的碳氫化合物,亦存在於煤碳焦油以及香菸成份中,本身是一種致癌原﹞,其可能通過抑制芳基羥化酶的活化,而能抑制致癌物苯並芘誘發組織癌病變的過程。小腸中菌群較少﹝尤其是厭氧菌﹞,使需要細菌參與代謝的潛在致癌物﹝如二級膽酸﹞生成明顯減少。小腸黏膜本身淋巴組織含有某些特異性免疫細胞能產生lgA或產生增強免疫力的T淋巴細胞,具有抗腫瘤生長以及免疫作用,甚至能中和病毒的功能,而直接抑制小腸中的腫瘤生成。
病理組織分類
根據病理組織學的研究,小腸腫瘤起源於上皮組織或間質組織,腫瘤性質亦分為良性以及惡性。
﹝一﹞來自上皮組織
良性腺瘤分為單純性管狀腺瘤以及絨毛狀腺瘤,小腸腺瘤本身具有癌病變的傾向,尤其是絨毛狀腺瘤的癌病變發生率較高;其中家族性腺瘤息肉病症屬於常染色體顯性的遺傳病,以發生在十二指腸與空腸較為常見。
惡性腺癌多見於十二指腸,其次為空腸,而迴腸則較為少見,發病年齡常在五十歲以後,男性較女性為多。
類癌是一種生長緩慢的小腸腫瘤,臨床上常無症狀,惡性程度較低,故稱之為「類癌」,只有7%的類癌在臨床上會呈現「類癌症候群」的症狀及表徵,其常發在闌尾,其次為迴腸、空腸、直腸、胃、十二指腸以及迴腸,而百分之八十左右的小腸類癌位於迴腸,少數則在空腸及十二指腸。
﹝二﹞來自間質組織
良性平滑肌瘤佔小腸良性腫瘤的四分之一,常發現在空腸以及迴腸,可向腸壁間及腸腔外生長,而易併發腸套疊、腸阻塞或腸扭轉的合併症;此外,其表面有豐富的血管,亦常以消化道出血的表徵呈現出來,其癌病變的機率在15∼20%之間。
脂肪瘤起源於黏膜下層,佔小腸良性腫瘤的百分之十上下,以迴腸末端及空腸較為常見,因其生長緩慢,易併發腸阻塞或腸套疊,而其中過度肥胖者或皮膚脂肪瘤罹患者亦是罹患小腸脂肪瘤的高危險人口群。
小腸血管瘤佔小腸良性腫瘤不到百分之十,其發現在空腸較多,可併發消化道出血或腸套疊,其中有遺傳性出血性毛細血管擴張症﹝Rendu-Weber-Osler Disease﹞,是一種罕見的顯性常染色體遺傳性血管病變,主要是毛細血管以及小靜脈的先天病變,形成局部成簇的血管擴張以及紆曲病灶,可發生在皮膚、黏膜、肝臟、胃、大小腸、呼吸道、泌尿生殖器、眼、腦、腦膜等處發生血管畸型病變;其外觀邊界清楚、顏色紫紅或鮮紅、壓之則褪色、可呈小結節狀隆起的扁平斑塊或蜘蛛狀血管瘤﹝直徑約l∼3厘米﹞。
小腸平滑肌肉瘤發病率僅次於小腸惡性淋巴瘤及小腸癌,其好發於空腸﹝佔45%左右﹞,其次為迴腸及十二指腸,由於小腸平滑肌肉瘤黏膜血管豐富,因此可因腫瘤壞死、潰瘍而衍生大量的消化道出血的併發症而被發現。
小腸惡性淋巴瘤的發病率佔小腸惡性腫瘤的第一位,多見於迴腸。淋巴瘤早期局限於黏膜層及黏膜下層,因淋巴細胞浸潤造成黏膜層呈現增厚及腫脹的病理現象。
小腸血管肉瘤多發生在迴腸末端,其病灶多發生於黏膜下層,在臨床常呈現腸阻塞或消化道出血。其他小腸間質組織腫瘤有來自淋巴管的淋巴管瘤,來自神經的神經纖維瘤,但較為罕見。
小腸腫瘤的轉移
小腸良性瘤不會發生轉移,而惡性瘤主要的播散途徑有直接浸潤、淋巴轉移、血行轉移、播種性擴散,而癌腫亦可穿透腸壁直接浸潤至鄰近組織臟器,如十二指腸癌常轉移到鄰近器官如胰臟、肝臟、結腸以及腹膜後組織;而淋巴轉移可轉移至腸旁淋巴結、腸系淋巴結、腸系膜血管旁淋巴結以及主動脈旁淋巴結。血行轉移最常見部位為肝臟,特別是小腸肉瘤及類癌的肝轉移發生率較最高;此外,脫落的癌細胞可直播種於腹膜、卵巢或骨盆腔內。
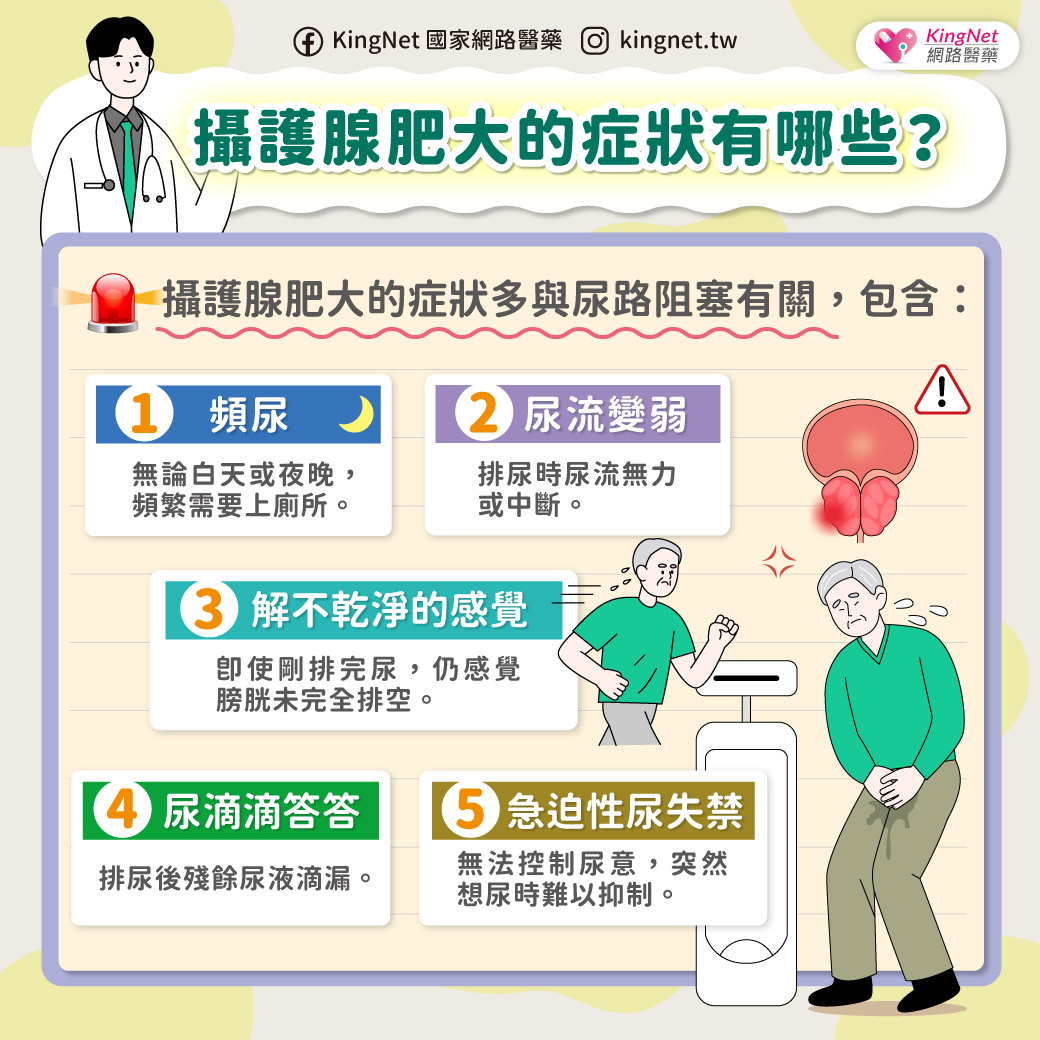
臨床症狀及表徵
原發性小腸腫瘤位於空間較大的腹腔,小腸活動度又大,臨床症狀相當隱蔽,而缺乏特異性的症狀及表徵,早期可以完全絲亳沒有症狀及表徵,而晚期出現的症狀亦因腫瘤的性質、發生部位、生長方式不同而異。在臨床上,小腸腫瘤可能出現下列常見症狀及表徵︰
一、腹痛
腹痛是小腸腫瘤最常見的症狀,也是最早出現的症狀之一。65%以上的小腸腫瘤罹患者會呈現腹痛的主訴。早期腹痛呈隱痛或間歇性痙攣痛,以後逐漸進展為持續性鈍痛;而一旦出現腸套疊甚至腸阻塞的合併症時,其疼痛會呈現陣發性劇烈絞痛,並伴隨噁心、嘔吐以及腹脹現象;倘若合併腸穿孔,則腹痛更加劇烈,而表現出「急性腹症」的急症。事實上,腹痛部位與腫瘤位置亦有關,位於空腸的腫瘤疼痛部位多在中腹部或左上腹部,位於迴腸者其疼痛多局限於右下腹部。
二、腸阻塞
小腸腫瘤罹患者亦常出現腸阻塞的症狀,其阻塞的發生及程度與腫瘤的生長的方式有關,若腫瘤向腔外生長,發生阻塞機會較少;若腫瘤向腔內生長,或浸潤腸道常出現狹窄,或與鄰近腸道、網膜粘連而發生腸阻塞。此外,腸套疊也是引起腸阻塞常見的原因。根據流行病學的探討,腺瘤、平滑肌肉瘤、淋巴肉瘤發生腸阻塞的比率較高;其中空腸腫瘤發生腸阻塞因屬高位阻塞,常表現反覆性嘔吐;而迴腸腫瘤所併發的腸阻塞則屬於低位阻塞,常伴隨明顯腸腔異常擴大甚至空氣液體水平﹝air-fluid level﹞的平面X光影像表徵。
三、腹部腫塊
在臨床上,百分之四十的小腸腫瘤罹患者可以觸摸到腹部腫塊,而惡性腫瘤的腹部腫塊發生率較高於良性腫瘤,其中尤以肉瘤高於腺癌;此外,迴腸下段向腔外生長或伴隨腸套疊者亦較易觸及腹部腫塊,有時腫塊是由於腫瘤本身再加上增大的淋巴結所構成。良性腫瘤腫塊表面較光滑,可在皮下移動;反之,惡性腫瘤的腫塊外觀較不規則,表面有結節感,質地堅硬而有壓痛感,移動度較小甚至固定不移。
四、消化道出血
小腸腫瘤亦會衍生消化道出血,其出血原因主要是由於腫瘤表面發生糜爛、潰瘍甚至壞死。此外,由於小腸腫瘤所發生的部位不同,較為高位者則呈現柏油樣糞便,而較低位者則多為暗紅色糞便甚至血便。
五、其他症狀及表徵
此外,小腸腫瘤亦可以以述臨床症狀及表徵而被篩檢出︰
1.腸穿孔及腹膜炎︰小腸腫瘤中約有百分之十侵犯腸壁而發生潰瘍、壞死甚至穿孔,而導致瀰漫性腹膜炎,此時死亡率甚高,其中惡性淋巴瘤發生率較其他小腸腫瘤為高。
2.腹瀉︰某些小腸腫瘤﹝尤其是小腸淋巴瘤﹞罹患者亦併發吸收障礙症候群,百常主訴長期間歇性腹瀉,導致罹患個體出現貧血、消瘦、血清低蛋白血症以及下肢水腫的合併症。
3.低度高燒︰事實上,小腸腫瘤﹝尤其是小腸惡性淋巴瘤﹞進展至中晚期時,亦有不少個案出現低度高燒現象,其中亦不乏有腸道穿孔、瀰漫性腹膜炎甚至腹腔內膿瘍形成,某些體弱罹患者更因敗血症而死亡。此外,小腸腫瘤一旦發生廣泛性浸潤時,其亦可壓迫腹腔內淋巴管而導致乳糜瀉、小腸吸收不良、腹水等病兆。
4.黃疸︰如小腸腫瘤壓迫膽總管,則可因膽管阻塞而出現黃疸及茶色尿。
5.類癌症候群︰小腸腫瘤中的類癌一旦發生擴散或轉移時,由於其會產生某些具有生物活性的多肽類激素如血清素、5-羥色胺、組織胺、血管收縮素以及促腎上腺皮質素,而引起一系列類癌症候群如陣發性皮膚潮紅、水瀉、腹痛、氣喘、高血壓、瓣膜性心臟病﹝肺動脈狹窄、三尖瓣閉鎖不全﹞甚至神經精神障礙等全身性症狀,有些臨床醫師發現巧克力糖或酒精會誘發類癌症候群的出現。
篩檢及診斷
一、X光攝影檢查
腹部平面X光攝影檢查可篩檢出是否有腸阻塞的現象,亦可判斷阻塞部位的高低及嚴重度。
事實上,小腸低張鋇劑X光攝影檢查、全消化道鋇劑X光攝影檢查、小腸氣鋇雙重X光攝影檢查亦是診斷小腸腫瘤的首選方法,其陽性率在50∼60%之間。有時迴盲腸末端的小腫瘤亦可經由大腸鋇劑逆行灌注法X光攝影檢查而被篩檢出。
二、小腸內視鏡及內視鏡超音波掃描檢查
基本上,胃十二指腸內視鏡或小腸內視鏡﹝可惜在國內小腸內視鏡檢查尚未十分普遍﹞,甚至內視鏡超音波掃描檢查能直接找到病灶所在,由此可觀察到腫瘤外形、生長部位以及侵犯範圍,同時可施行細胞學以及切片組織病理檢查,而得到較為明確的診斷。此外,亦可經由腹腔鏡檢查來對某些可疑的硬塊或結節進行觀察甚至切片組織病理檢查。
三、電腦斷層掃描檢查﹝CT﹞以及核磁共振造影檢查﹝MRI﹞
通過CT以及MRI亦可了解小腸腫瘤的大小、位置、腫瘤的良惡性、腫瘤侵犯組織的程度、周圍淋巴結以及是否有遠端器官或腹腔內淋巴結的轉移。事實上,某些小腸腫瘤如脂肪瘤、平滑肌瘤、惡性淋巴瘤亦有其特異性的CT或MRI影像的表徵。
四、選擇性腸系膜動脈血管X光攝影檢查
選擇性腸系膜動脈血管X光攝影檢查是診斷小腸腫瘤最有效的方法,其對腫瘤的大小、部位的判斷之特異性極高,其準確率高達60∼90%之間不等,對於某些小腸腫瘤如平滑肌瘤、血管瘤或惡性淋巴癌具有特異性的影像表現,主要是由於惡性腫瘤的血管攝影的動脈期中可出現血管變形、分支紊亂不規則、移位、血管擴張甚至出現新生血管的病灶特徵,而在毛細血管期更可出現特別的腫瘤著色﹝tumor stain﹞,而存有動靜脈分流者則可出現靜脈的早期充盈現象。反之,良性小腸腫瘤的血管排列規則,腫瘤著色較規則,其邊緣亦較清楚。
五、剖腹探測檢查
對某些已排除病變來自胃、十二指腸或大腸病變,而高度懷疑小腸腫瘤罹患者,亦可建議其接受外科的剖腹探測術檢查,並可同時進行必要的腫瘤切除。
六、膠囊內視鏡撿查﹝Capsule endoscopy﹞
自本世紀初,在臨床上已開始研發膠囊內視鏡的特殊檢查技術,但截至目前為止其對小腸腫瘤的篩檢幫助不大;此外,由於其檢查價格昂貴,且又無法重覆使用,再加上膠囊內視鏡本身的影像判讀尚未臻至高度的精準性;因此,對於小腸腫瘤的確診較不具臨床用途。
七、類癌腫瘤標記
由於類癌本身會異常分泌大量的血清素﹝serotonin﹞,而血清素經代謝後會以5-HIAA﹝﹝5-hydroxyindole acetic acid、5-羥色胺﹞的形態由腎臟排泄出來,因此尿中會存有異常濃度的5-HIAA,由此亦可高度懷疑類癌腫瘤的存在。
小腸腫瘤的預後
事實上,在臨床上小腸病變本來就不多,而小腸腫瘤的早期診斷及篩檢更為不易,在臨床經驗上其術前確診率僅在20∼50%之間,而誤診率則高達70∼90%。罹患者由症狀的出現到確診往往已經歷了一段長時間,亦即大多數小腸腫瘤在被確診時進入末晚期了;其誤診率較高的原因,不外是小腸腫瘤本身缺乏其特異性的症狀及表徵,而空腸或十二指腸腫瘤所引起的腹痛或出血,常易被誤認為一般性常見的上消化道消化性潰瘍甚至慢性胃炎,而迴腸末端的小腸腫瘤所引起的腹痛,亦易被誤診為結腸憩室炎、急性闌尾炎,或其他相關的婦科急症。此外,醫護人員對小腸腫瘤本身的認足尚屬不足;因此,小腸腫瘤的某些非特異性的臨床症狀常被一般性的「急性腹症」病因所掩蓋,因此絕大多數多小腸腫瘤罹患者在發生併發症時才被診斷出來,而使得某些較為惡性的小腸腫瘤已發生遠端器官的轉移,真是令人扼腕不已。
在臨床上,倘若能提高小腸腫瘤的早期診斷,必然對其治療及預後有很大的影響。事實上,病患在臨床上一旦主訴不明原因的腹痛、腸阻塞、消化道出血、腸道穿孔甚至腹部腫塊,則應要排除小腸腫瘤存在之虞。更甚者,在腹痛、腹部腫塊以及消化道出血同時出現,而X光攝影檢查出現不明原因腸阻塞,或糞便反覆出現不明原因的陽性潛血反應,在經上消化道或下消化道內視鏡檢查後亦尋找不到病灶時,則應高度懷疑小腸腫瘤存在的可能性;此外,不明原因的成人反復發性腸套疊,亦要先排除小腸腫瘤的鑑別診斷。
事實上,在臨床上一旦遇到食慾不振、不明原因的貧血及消瘦、全身倦怠、消化吸收不良、長期腹瀉或解稀便、甚至有低度高燒者就應憶測到小腸腫瘤的可能性,而應進一步施行上述一系列的小腸癌瘤篩檢甚至剖腹探測診斷;此外,對於消化系內科專科醫師而言,平時就能自我建立一個小腸病變篩檢﹝畢竟電子小腸纖維內鏡僅在少數醫學教學中心才有配置﹞的轉診管道也是很重要的。
基本上,小腸腫瘤術前正確診斷率僅在2∼50%之間,日前臨床上尚無較為理想的篩檢方法。事實上,小腸惡性腫瘤的預後與腫瘤位置有關,腫瘤部位越高,預後越差。一般小腸惡性腫瘤切除後五年的存活率類癌約60%、淋巴瘤約50%,平滑肌肉瘤約40%,而腺癌則較差約為20%。小腸腫瘤的治療以手術切除為首選,其預後亦以腺癌最差,惡性淋巴瘤或肉瘤次之,而類癌預後則較佳。
參考文獻
1.Ciccarell O, Welch JP, Kent GG.: Primary malignant tumors of the small bowel. Am J Surg 1987; 153: 350-354.
2.He SW: A clinical analysis of 41 cases of Primary malignant tumors of the small bowel. J Prac Oncol, 1992; 6: 54-55.
3.Chen YR, Wang L: Tumor of the small bowel in China. J Prac Surg 1991; 11: 437-439.
4.Han YF, Zhang QZ: An analysis of 36 cases of primary tumor of the small bowel. Tumor. 1995; 15: 406-7.
5.Wang WD, Chen XY: A report of 77 cases of Primary malignant tumors of the small bowel. Tumor, 1990; 10: 44-5.
6.Wang D, Xu JX, Wang ZX: CT diagnosis of Primary malignant tumors of the small bowel. J Clin Radiol 1995; 15: 220-2.
7.Sellner F: Investigation on the significance of the adenocarcinoma sequence in the small bowel. Cancer, 1990; 66: 702-11.
8.Serour F, Dona G, Birkenfeld S, et al: Primary neoplasms of the small bowel. J Surg Oncol 1992: 40: 29-34.
9.North JH, Pack MS: Malignant tumors of the small intestine: a review of 144 cases. Am Surg 2000; 66: 46-51.
(本文著作權歸 譚健民醫師所有)
宏恩醫院家庭醫學科 譚健民醫師小檔案
作者簡介:
宏恩醫院家庭醫學科主任
中心診所醫院家醫科主任
中華民國旅行業經理人協會首席醫療顧問
三商美邦人壽北區部 首席醫療顧問
KingNet國家網路醫院線上諮詢醫師
家庭醫學科﹝著重於臨床預防保健規劃工作﹞
旅遊醫學科﹝旅遊前的健康規劃﹞
老年醫學科﹝成年人慢性病的診治﹞
肝膽胃腸科﹝肝膽胃腸疾病如肝炎、肝硬化、消化性潰瘍﹞
保險醫學科﹝協同壽險從業員提供壽險客戶實質的家庭醫師服務的觀念﹞
譚健民醫師﹝醫療服務網棧 www.98.to/tamkm﹞