林口總院麻醉部部主任 呂炳榮教授校閱
手術需要麻醉,一般病人對麻醉的了解卻很模糊,或許還有如下的一些問題:
「醫師,我昨夜都睡不著,胃部灼痛不舒服,很擔心今天的手術呢。」
「醫師,我麻醉後會不會麻醉麻不倒,該醒醒不過來。」
「麻醉醫師,半身麻醉會不會傷到神經,從此癱瘓站不起來。」
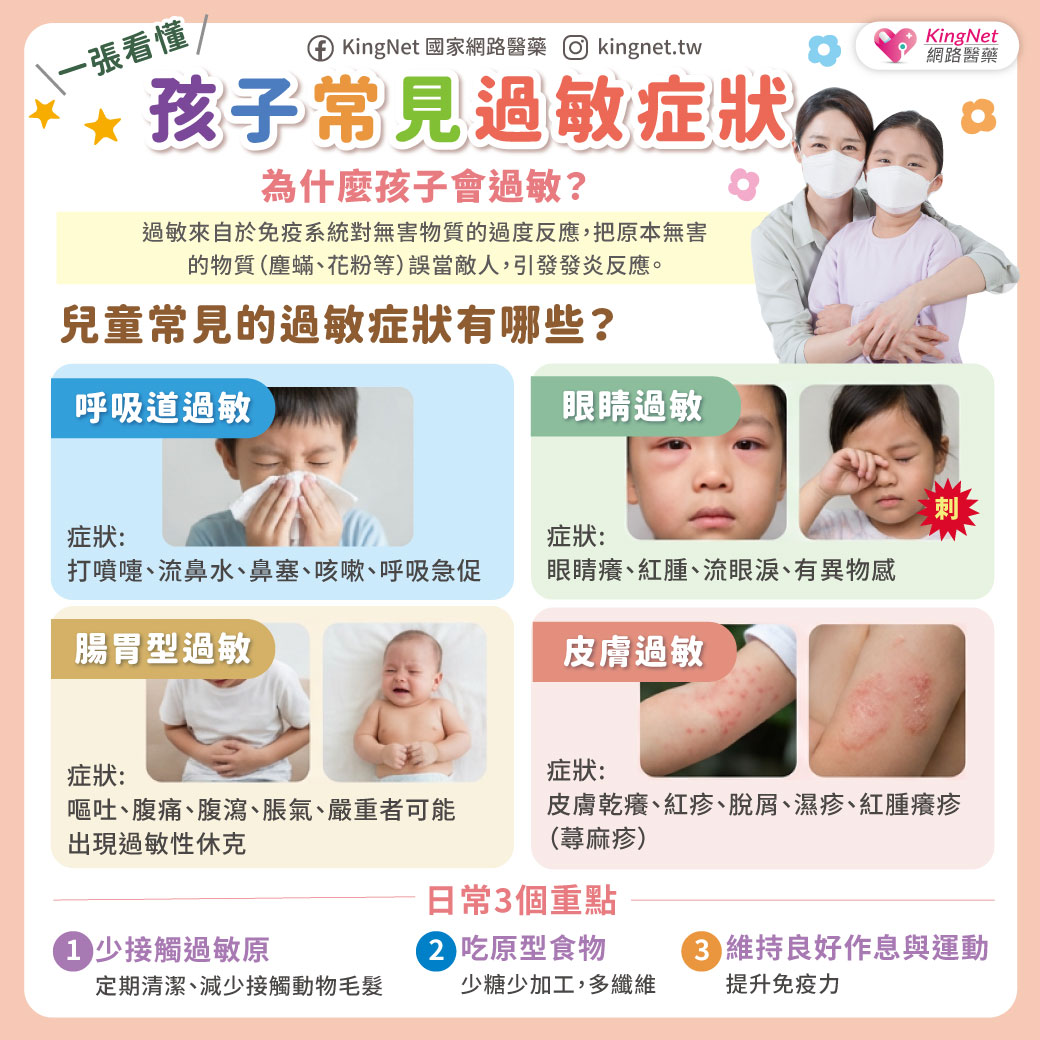
「醫師我的小孩感冒、咳嗽發燒,手術要不要緊?可以開刀嗎?」
「我的傷口很痛,請救救我吧!」
「我上次的手術,麻醉經驗很恐怖;從報章、雜誌報導,就連常規美容手術也會致死,真的有那麼危險嗎?」
稍具規模的醫療院所,對於醫護人員,除了規定佩帶識別證外,還要求加掛執業執照。「麻醉醫師」與其他內、外、婦、兒科醫師一樣,皆需有衛生署核發的醫師證書;「麻醉師」則是護理人員,協助麻醉醫師處理臨床麻醉工作,其正確名稱是「麻醉技術師」。在醫院同事間習慣稱呼為「麻姐」。大型醫療院所醫護人員各類職級、職權分明。以往麻醉醫師人力缺乏,而這類麻醉師眾多,一般民眾也習慣稱呼麻醉師了。
維護病患的權益,理應聘請合格的麻醉醫師,親自執行麻醉。麻醉師從旁照顧監控,以維持病患生命徵象正常,正如病房有護理人員照顧一般;病患如有變化,必須馬上報告麻醉醫師給予適當的用藥或醫療處置,以免發生不可逆的嚴重併發症 (如腦部缺氧、吸入性肺炎、腦血管疾病、心肌梗塞、其他過敏反應、休克及神經傷害等)。
自從專科醫師法規成立後,外科系統醫師的養成,很少重視麻醉方面的訓練。但根據醫師法,任何醫師均可開立麻醉藥品,請護理人員執行醫囑。各類不同之吸入性麻醉劑、麻醉注射藥品、中樞抑制藥、鎮痛劑及肌肉鬆弛劑的正確使用,一般非專科醫師其實不甚了解其藥理作用;他科醫師實在不應指導這類「麻醉師」從事臨床麻醉工作;應該落實專科醫師制度。正如麻醉醫師不會指導醫師助理開刀的道理一樣簡單,這樣才能確保病患的安全及提昇醫療服務品質。
手術治療為解決部分疾病之必然手段,而麻醉卻是配合手術之醫療行為。各種疾病有所謂輕、重、緩、急;是否決定開刀,視乎專業醫師的建議或個人的抉擇。手術的需要性,本身依然具有相當的危險,而麻醉也有風險性;簡單表淺部位的手術,外科醫師只須注射局部麻醉劑即可開刀。什麼情況下必須施行麻醉?由於手術種類繁多(如開腦、開腹、開心、器官移植、整形美容、剖腹產、腹腔鏡等等);年紀不同(新生兒、孩童、大人、年邁長者);手術時間;門診或住院手術也有不同;麻醉的方式(全身或半身麻醉);急診與常規的手術,也是你應該了解的。
每位躺在手術台上的病人,都會非常恐懼或不安。常規的手術,病患都會選擇口碑好、手術成功率高的醫師來為你開刀。但手術前必須經過麻醉這一階段,病人卻不太重視,事實上麻醉醫師對手術的成功影響甚鉅。手術中的突發狀況如大失血、特異體質、過敏、休克、血氧下降、心律不整、心跳快、慢的生理變化等等危機處理,瞬息萬變。適當的用藥或合理的處置,麻醉醫師往往在當時佔有重要的角色,不過一般病患與麻醉醫師的接觸或互動不良,如果手術過程順利,往往視為理所當然,而不知期間處理過程的緊張及急迫性。
麻醉本身是一項繁雜、高風險的醫療工作。麻醉醫師決定採用何種麻醉方式,區域麻醉或全身麻醉差異很大;有些手術病人全程意識清醒,如局部麻醉、半身麻醉(脊髓或硬脊膜外腔麻醉)、各部位神經叢阻斷術;有些簡單表淺的手術,病人只需朦朧麻醉(靜脈或肌肉注射少量麻醉劑),即可完成手術;有些則必須全身麻醉(包括靜脈注射、面罩式或吸入性麻醉劑),全身麻醉下病患失去知覺,無法自主呼吸,必須放置氣管內管,使用呼吸器幫助呼吸,以維持氣道通暢。病患術後喉頭可能有乾澀、不適的情形。
麻醉醫師必須做好術前麻醉的評估:考慮該次病患麻醉可能的風險。除採用常規的生理監視器(如心電圖、自動量血壓器、SpO2 等),或視其需要添加高階的監視系統如各類呼吸動態變化監視器、侵入性連續血壓監視、中央靜脈壓力(CVP)、放置Swan-Ganz 導管等。
病患所有生理狀態都需要密切的監視,如給予各種輸液及是否需要輸血、小便量是否足夠、顏色是否有變化。區域性麻醉的技術,可減少一些全麻的危機。但所用麻藥劑量、作用快慢、技術及可能發生的影響也有不同。全身麻醉(包括注射睡眠藥品、鎮痛劑、肌肉鬆弛劑),有可能發生氣管插管的困難與嘔吐危機,而吸入性麻醉劑過淺的病患會亂動,過多止痛劑及麻醉過深時的低血壓,會影響手術的進行。
我們特別重視麻醉中血壓及呼吸的生理變化。舉凡病患氧氣濃度是否足夠?病患的體溫改變;手術中內分泌異常如血糖高低值的變化,腎上腺素異常;敗血症、各種代謝性及呼吸性鹼中毒的處理;輸血不良反應;各種原因所致的急救醫療治療,所涉及的層面及評估各種緊急狀態,其中的知識、經驗、判斷及醫療考量,並非「麻醉師」有能力解決及負責的。但在整個麻醉過程或手術中麻醉師確實幫忙不少。就像手術中的其他協助醫護人員或病房的專科護理師一樣,各有其重要性,環環相扣,絕對不能出錯,才能提昇病患的安全品質,避免感染及保障早日痊癒。麻醉醫師負責手術中病患的安全,即便是小手術,麻醉也必須十分小心、慎重,因為攸關病患的生命安危,故麻醉並無大小麻醉之分。此外麻醉醫師也負責術後疼痛的治療。
手術、麻醉同意說明書相當重要 (這也是現代醫病關係的特徵);根據醫療法規定,病人或親屬或法定關係人簽具同意說明書之前,立同意書人如有疑問或需進一步瞭解病情,您有權利詢問醫護人員,醫護人員除了書面說明外,也有義務口頭解說清楚,以免手術不如預期時,衍生醫療糾紛。
病患的自我評估說明書也相當重要。坦白的告知麻醉醫師您有何種潛在的疾病,如高血壓、糖尿病、氣喘、中風、心臟、肝臟、腎臟等等的病變(某些病人在甲醫院治療追蹤,卻在乙醫院手術);有否藥物過敏(何種?);是否異常出血?凝血機能是否異常?是否長期服用抗過敏藥或類固醇藥物?目前是否已懷孕?是否有抽菸、酗酒的情況;最近一週內有否感冒或身體不適,如胸痛、頭暈、發高燒等。
躺上手術台或生產台上,病患要放心、安心、有信心而不擔心,不要盡往壞處去想。醫病建立在互相信賴的道德原則上,絕大多數醫事人員,本諸史懷哲或南丁格爾的精神,為病患服務之熱誠,無庸置議,不會自找麻煩,故意讓病患產生併發症的。
麻醉醫師不論選擇何種麻醉方式,請你配合,自我放鬆,慢慢深呼吸就會睡著了。病人生理及疾病狀況差異大,不易標準化,因此臨床麻醉的累積經驗是很重要的;尤其全身麻醉,所有麻醉藥品直接由靜脈注入體內,一旦打錯藥及計算錯誤的劑量,所產生的後果是立即的生理變化,嚴重的話,更會抱憾終生。劑量必須控制得宜才是安全劑量,達到所需要的效果。
麻醉藥皆為毒藥,使用不當,足以致命;更有甚者,造成心、肺、肝、腎功能衰竭,危害生命;麻醉醫師負有監視病人生理功能變異及生命安危之責,有專業技能及敏銳之反應,有豐富的藥理、生理、病理知識,加上完備的監測儀器,才能保障病人的安全。畢竟整個麻醉過程順利,才有成功的手術。
什麼人不適合施行麻醉?
術前衛教或照會的重要性。一旦病情控制不佳,情況不適合目前的常規開刀時,麻醉醫師會與外科醫師討論後,暫緩此次手術,選擇比較好的時機再行開刀。雖然病患事前作了一大堆檢查,如抽血、做心電圖、超音波及照X光等等;病房準備作業及病患已長時間空腹禁食,還是會因突發的狀況或某些特殊原因而不能開刀;此種情形病人或家屬會埋怨我們,但就專業的評估作出抉擇,也感無奈;畢竟我們是以病人的安全為最高考量原則。有些手術,開刀不能解決問題,或病情惡化也不適合麻醉;嚴重感冒、發燒應避免常規手術,以免增加麻醉的風險。
結語
麻醉醫師術前的評估、解說,決定採用何種麻醉方法,是手術中暫時的生命照顧者。在這資訊爆炸的社會,你可從報章、雜誌或網路世界中獲得相關的知識;並作出明智的抉擇及篩選。你或你的親友需要動手術嗎?聰明的你,找一個信賴的醫師或具有完善設備的醫療院所,不論你因疾病或個人需要(如時下流行的塑身手術),確實諮詢你的麻醉醫師,就能提供你一份更好的保障,你也能安心的被推進手術室了。(本文轉載自「媽媽寶寶」雜誌2004 年元月號)